Как резус-фактор влияет на беременность?
Каждый человек является носителем одного из видов резус-фактора: либо положительного, либо отрицательного. Резус-фактор — это наличие или отсутствие белка, который находится на поверхности эритроцитов (красных кровяных телец, переносящих к тканям кислород). И каждая женщина, планирующая беременность, во избежание негативных последствий обязана установить свой резус-фактор, как и группу крови. Ведь он во многом может повлиять на ход беременности, а также на развитие и состояние плода.
Будущие мама с папой могут иметь отличные резус-факторы. Так, если мать и отец резус-положительные, то и ребеночек в будущем унаследует аналогичный резус-фактор. То же происходит при наличии в крови обоих родителей отрицательного резус-фактора. В случае, если у мамы положительный резус-фактор, а у отца — резус-отрицательный, никаких осложнений при беременности также не возникнет. А вот если оказалось, что мама является обладательницей резус-отрицательного фактора при наличии у отца резус-положительного фактора, возникает резус-конфликт, несущий определенную угрозу.
Дело в том, в организме резус-отрицательной беременной в ответ на положительный резус-фактор плода начинают вырабатываться антитела — иммунная система воспринимает резус-положительные эритроциты ребеночка как чужеродные. Резус-антитела способны проникать в плаценту, где и начинают разрушение эритроцитов плода. Следствием такого положения дел для ребеночка может стать анемия (снижение гемоглобина), интоксикация, нарушения работы жизненно-важных органов. Все это вместе носит название гемолитической болезни. Она чаще всего развивается сразу после рождения малыша, и лечение ее достаточно сложное. Иногда новорожденному требуется и переливание крови — ему вводят резус-отрицательную кровь и проводят реанимационные мероприятия.
На самом деле, всех этих страшных последствий можно избежать, если обдуманно и взвешенно подходить к планированию беременности. Многие женщины уже только после самопроизвольного прерывания беременности узнавали, что причиной выкидыша послужило наличие в их крови резус-отрицательного фактора. Поскольку их носителями является 15-20% женского населения, необходимо обязательно в процессе планирования беременности установить свою группу крови и резус-фактор. Если беременность уже наступила, то в женской консультации в обязательном порядке должны взять кровь на установление резус-принадлежности. Если оказалось, что беременная является носителем резус-отрицательного фактора, ее берут на специальный учет. Тщательный контроль в этом случае просто необходим. Так, женщине придется достаточно часто сдавать кровь из вены — так врачи смогут проследить, есть ли в организме беременной антитела, и если есть, то как изменяется их количество. До 32 недели кровь сдается один раз в месяц, с 32 по 35 неделю — дважды в месяц, а с этого времени и до родов еженедельно. Современное медицинское оборудование позволяет все время следить за состоянием и развитием плода, вовремя выявить степень тяжести гемолитической болезни и при необходимости провести внутриутробное переливание крови. Главная задача этой процедуры — улучшение состояния плода и продление беременности. Ранние или поздние роды в случае наличия у мамы отрицательного резус-фактора будут опасными, наилучшее время появления ребеночка на свет — 35-37 недель.
Следует отметить, что при первой беременности риск развития резус-конфликта низок, ведь иммунная система матери впервые встречается с чужими эритроцитами. В связи с этим антитела, способные разрушать эритроциты плода, вырабатываются в маленьком количестве. Потому, если оказалось, что будущая мама является обладательницей отрицательного резус-фактора, прерывание беременности противопоказано — так есть шанс появления на свет здорового полноценного малыша. В случае следующей беременности ситуация усугубляется: в крови беременной женщины уже присутствуют антитела, оставшиеся от прошлой беременности. И теперь они способны проникать через плаценту и уничтожать эритроциты ребеночка.
В любом случае, при наличии у матери отрицательного резус-фактора необходим строгий медицинский контроль. Нужное лечение назначается врачом после тщательного изучения всех фактов. Радует то, что сегодня развитие резус-конфликта можно предотвратить с помощью введения специальной вакцины — антирезус-иммуноглобина. Этот препарат, который вводится сразу после первых родов или прерванной беременности, связывает агрессивные антитела и выводит их из организма матери. Таким образом, они уже не смогут повредить будущему малышу.
Специально для beremennost.net – Татьяна Аргамакова
beremennost.net
Отрицательный резус фактор при беременности / Mama66.ru
Каждая будущая мама при постановке на учет в консультации проходит диагностические обследования, в том числе и на определение группы крови и резус-принадлежности. Резус-фактор может быть положительным либо отрицательным. Беременность при отрицательном резусе нередко становится поводом для беспокойства из-за риска развития возможных осложнений.

Отрицательный резус-фактор при беременности может стать причиной развития множественных патологий плода в том случае, если кровь отца ребенка резус-положительная. Это происходит на фоне резус-конфликта, возникшего у матери и плода. Если же он отсутствует, то никаких дополнительных мер принимать не придется.
Что такое резус-фактор?
У многих людей на поверхности кровяных клеток локализуется специфический белок: если он есть, то у человека кровь резус-положительная, если он отсутствует — речь идет об отрицательном резус-факторе.
По статистике, 20% женщин в мире обладают отрицательным резусом, но большинству из них этот факт не мешает познать счастье материнства и родить на свет здорового ребенка.
Врачи считают, что отрицательный резус — это всего лишь особенность конкретного человека, не мешающая ему зачать и тем более не являющаяся причиной женского бесплодия.
Однако по-прежнему отрицательный резус-фактор и беременность являются несовместимым понятием для многих будущих мам ввиду возможного резус-конфликта. Безусловно, это состояние имеет определенные осложнения, но развиваются они далеко не во всех случаях.
Что такое резус-конфликт?
Среди женщин с отрицательным резусом резус-конфликт во время беременности отмечается только в 30% случаев, то есть остальные 70% беременностей протекают без каких-либо особенностей.
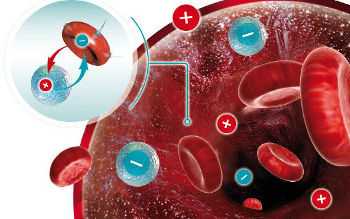
Чтобы возник резус-конфликт, требуются следующие условия: у отца ребенка резус-положительный фактор, у матери наоборот — отрицательный, при этом плод наследует резус отца. В этом случае организм женщины начнет продукцию специфических антител, целью которых является защита от чужеродного белка.
Начиная с 7 недели развития у плода развивается собственная система кроветворения. С этого момента небольшой объем его эритроцитов может поступать в материнский кровоток через плаценту.
Иммунитет женщины расценивает положительный резус плода за чужеродные соединения и начинает бороться с ними путем выработки антител.
Получается абсурдная ситуация: организм матери борется против своего не родившегося ребенка. Эти антитела беспрепятственно оказываются в кроветворной системе плода, вызывая разрушение его кровяных клеток, что может стать причиной серьезных заболеваний и даже прерывания беременности.
Когда стоит опасаться?
Если антитела вырабатываются в большом объеме, они проникают в кровь будущего ребенка и начинают уничтожать «вражеские» эритроциты. Их разрушение становится причиной серьезного поражения всех жизненно важных систем организма плода.
В первую очередь страдает нервная система, затем от негативного воздействия билирубина разрушаются почки, печень и сердце ребенка. Ткани и полости его организма начинают наполняться жидким содержимым, которое мешает нормальному функционированию и развитию органов, что при отсутствии срочной квалифицированной помощи может привести к внутриутробной смерти плода. По этой причине у пациенток с отрицательным резусом чаще всего диагностируется состояние привычного невынашивания беременности.
Даже если в случае резус-конфликта получилось доносить беременность, и ребенок появляется на свет, скорее всего, он будет иметь врожденные аномалии развития. К числу этих пороков относится водянка головного мозга, патологии органов зрения, слуха, речи и нервной системы.
Ситуации, приводящие к развитию резус-конфликта
Резус-конфликт возможен только при различающихся резус-принадлежностях: отрицательного у матери и положительного у плода, что приводит к выработке определенных антител.
Возможность развития резус-конфликта повышается в следующих ситуациях:
- аборты, внематочная беременность в прошлом;
- угроза выкидыша во 2 триместре;
- инструментальные обследования;
- тяжелые роды в анамнезе, закончившиеся ручным исследованием матки;
- травма брюшной полости с сопутствующей отслойкой плаценты;
- переливание крови будущей матери, отличной по резус-принадлежности.
Если беременность первая, риск развития резус-конфликта обычно минимален. Это обусловлено отсутствием антител в крови матери, формирование которых зависит от вышеперечисленных негативных факторов. Обычно они остаются в крови женщины на всю оставшуюся жизнь.
Профилактика резус-конфликта
Во время постановки на учет каждая женщина сдает анализ на определение резус-фактора. Если он выявлен отрицательным, требуется определить резус-принадлежность будущего отца.
При вероятном возникновении резус-конфликта во время беременности женщина периодически сдает кровь на определение в ней специфических антител к кровяным клеткам плода. До 3 триместра это исследование проводится регулярно 1 раз в месяц, начиная с 32 недели — 2 раза в месяц, и с 35 недели вплоть до наступления дня родов кровь женщины исследуется еженедельно.
Если уровень антител в крови беременной нарастает, врач диагностирует наличие резус-конфликта и делает выводы о резус-принадлежности будущего ребенка. Это состояние требует наблюдения и лечения женщины в условиях перинатального центра с обязательной госпитализацией.
Также резус-принадлежность диагностируется у новорожденного после родоразрешения. Если он положительный, то в течение 72 часов женщине вводится антирезусный иммуноглобулин — сыворотка, препятствующая развитию резус-конфликта при вынашивании последующих беременностей.
Эта же сыворотка применяется с профилактической целью у женщин с резус-отрицательной кровью в течение 72 часов после искусственного аборта, операции по устранению внематочной беременности, выкидыша, ошибочного переливания резус-положительной крови, отслойки плаценты, манипуляциях на оболочках плода и травм брюшной полости во время беременности.
Без введения сыворотки с каждой новой беременностью шансы на резус-конфликт повышаются примерно на 10%.
Если у женщины отрицательный резус-фактор, то перед планированием второй беременности ей нужно сдать кровь на определение специфических антител. Если они обнаружены в крови, развитие резус-конфликта при соответствующих условиях избежать не удастся.
Беременность у женщины с резус-отрицательной кровью
Современная медицина научилась достаточно успешно преодолевать негативные проявления резус-несовместимости матери и плода. В наши дни подобные проблемы встречаются у едва ли 10% всех будущих мам с отрицательным резус-фактором.
Благодаря специфической профилактике антирезусным иммуноглобулином удается надолго и качественно нейтрализовать агрессивные антитела.
Если женщина хочет успешно доносить беременность и стать матерью здорового ребенка, во время беременности ей нужно внимательно относиться к рекомендациям врача-гинеколога, своевременно проходить необходимые лабораторные и инструментальные исследования, в том числе и плановую УЗИ-диагностику.
Если беременность женщины протекала без осложнений, родоразрешение проводится в срок физиологическим путем. Если беременность сопровождалась резус-конфликтом, рекомендуется проведение оперативных родов — кесарева сечения. Операция обычно планируется на 38 неделе, если можно довести беременность с минимальными потерями до этого срока. Подробнее о кесаревом сечении→
Не стоит отчаиваться, если будущая мама обладает резус-отрицательной кровью. Рождение первенца обычно происходит без развития резус-конфликта, при этом здоровью новорожденного и молодой матери ничего не угрожает.
Многие женщины сознательно отказываются от второй беременности, чтобы исключить возможные проблемы. В настоящее время не нужно отказываться от такого шанса. Независимо от резус-фактора, правильно подобранная врачебная тактика при беременности многократно повышает шансы женщины на счастливое материнство.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
Полезное видео о резус-конфликте при беременности
Советуем почитать: Искусственное оплодотворение по методу ИКСИ
mama66.ru
Резус-фактор и беременность
09′17
Янв
Резус-фактор и беременность
Одним из осложнений при беременности является так называемый резус-конфликт между матерью и плодом. Этот конфликт обусловлен тем, что организм резус отрицательной (Rh-) беременной женщины отторгает резус положительный (Rh+) эмбрион за счет недопонимания со стороны иммунной системы матери. Для того, чтобы оценить риск развития резус-конфликта и понять методы его профилактики, необходимо разобраться в том, как работает наша иммунная система, что такое группа крови и как устроен резус-фактор.

Иммунная система – это главный защитник организма от проникших в него вирусов, микробов и даже паразитов. Основной механизм ее действия основан на умении распознавать клетки: чужие и те, что относятся к оберегаемому организму. Для этого клетки нашего организма приучены сигнализировать о своем состоянии с помощью специальных молекул, находящихся на поверхности клетки. Иммунные клетки проверяют, соответствует ли набор поверхностных молекул набору, свойственному этому конкретному организму. Если находятся какие-то несоответствия, клетка признается зараженной или поломанной и уничтожается специальными агентами иммунной системы. Фрагмент чужеродной молекулы – антиген – предоставляется особым клеткам, которые способны «разработать» специальный белок-антитело, связывающийся со своим антигеном (той самой несоответствующей метке на поверхности подозрительной клетки), где бы он ни находился, и уже напрямую сигнализирующий клеткам иммунной системы об атаке без этапов распознавания. Такая реакция будет формироваться на любой белок, который в этом организме не синтезируется, даже если у других организмов этого вида он есть. Хорошим примером является именно резус-фактор, и в этой статье мы подробно разберем этот аспект.
Когда в поликлинике вы сдаете анализ на группу крови, в результате вы получаете информацию о вашей группе крови I, II, III, IV и статусе резус-фактора. Однако это характеристики только двух систем групп крови из более чем 30ти известных на сегодняшний день для человека, к тому же – неполные. Система группы крови основывается на ограниченном списке генов и их аллельных состояний и правилах взаимоисключения. Например, в систему AB0 входят гены A1, A2, B, 0. Гены типа A1, A2, B кодируют два разных фермента, которые способствуют формированию двух разных антигенов на поверхности эритроцитов. В плазме крови могут находится два типа антител к этим антигенам – α и β. Так как α вызывает иммунную реакцию по отношению к А-антигенам, то α и А не могут находиться одновременно в одном организме – это правило взаимоисключения. Аналогичное правило существует для антигена B и антител β. Таким образом, существует всего 4 возможных варианта группы крови системы AB0 у человека: 0 (на мембране эритроцитов нет ни антигена А, ни В, но в плазме есть антитела α, β), A, B, AB. Соответственно при переливании крови нужно следить, чтобы не смешивались соответствующие антигены с антителами: А с α, а B с β.
Группа крови системы резус (Rh0) состоит из 54 антигенов, а резус-фактор – это лишь один из них. Его выделяют за высокое клиническое значение при пересадке органов, переливании крови и риске развития гемолитической болезни новорожденных при резус-конфликте во время беременности. Резус-фактор, он же антиген D, формируется в результате взаимодействия специального белка в мембране эритроцитов с небольшими молекулами. Этот белок кодируется геном RHD. Так называемый отрицательный резус вызван отсутствием этого самого гена: нет гена – значит нет белка, основы для формирования комплекса антигена D. Среди европейцев примерно 85% имеют ген RHD и, соответственно, резус-положительный фенотип. При этом 50% несут только одну копию гена RHD, а 35% — две. Эти данные позволяют оценить, что примерно 9% беременностей могут проходить в условиях, когда мать Rh-, а плод – Rh+. В отличие от системы AB0 в норме в Rh- организме нет постоянно циркулирующих в крови антител, вызывающих неправильную реакцию иммунной системы на Rh+ клетки. Поэтому для формирования реакции резус-отрицательного организма на клетки с антигеном D необходима иммунизация, то есть первичная реакция распознавания чужого антигена, передачи информации специальной клетке, формирующей антитело, и синтез этого антитела. Таким образом получается, что, хотя антиген D является составляющей иммунной системы в норме, иммунная система людей без гена RHD с этим антигеном не знакома. При знакомстве она не признает его за своего, потому что в ее списке, с которым она сверяется при проверке клеток на предмет «свой-чужой», такого антигена просто нет. Распознавание Rh+ клеток как «чужих» вызывает иммунную реакцию посредством синтеза антител. Именно этот процесс называется иммунизацией: теперь Rh- организм знает антиген D, этот антиген стоит у него в списке вредоносных (все «чужие» по умолчанию распознаются как опасные) и для него готово специфическое оружие – специальные антитела. Чем чаще в организм будут проникать Rh+ клетки, тем больше антител против них будет циркулировать в крови Rh- организма. Первичная иммунизация может произойти по разным сценариям, в том числе при переливании крови и при беременности резус-отрицательной женщины резус-положительным плодом.
Оценка риска развития и превентивные способы предотвращения возникновения резус-конфликта, особенности диагностики гетерозиготного носительства делеции гена RHD и разбор сложных случаев будут представлены в следующей статье на нашем сайте.
Основные генетические термины и понятия
Автор: Жикривецкая Светлана
биолог-исследователь
genetico.ru
Отрицательный резус-фактор у женщины при беременности
Не так давно отрицательный резус-фактор крови при беременности был серьезной угрозой ее течению. Врачи прогнозировали будущей маме, особенно если она беременна вторым или третьим ребенком, целый спектр негативных последствий для малыша. Если женщина, имея отрицательный резус-фактор, по каким-либо причинам решалась на искусственное прерывание вынашивания плода, аборт мог стать причиной дальнейшей бездетности.
Сегодня ситуация кардинально изменилась. Современные диагностические и терапевтические методы позволяют минимизировать риски наличия отрицательных показателей этого параметра у матери.

Что такое резус-фактор?
В составе крови человека и животных присутствуют кровяные тельца эритроциты, на поверхности которых есть антиген или белок, называемый резус-фактором. Это постоянный показатель и поменяться в течение жизни он не может. Иногда появляются данные о том, что после медицинских манипуляций у человека этот параметр крови меняется. Но научно доказано, что его смена невозможна. Ответом на вопрос, почему появляются такие сведения, служат ошибочные результаты определения наличия антигена до или после медицинской манипуляции.
Если у эритроцитов человека есть этот антиген — резус-фактор называют положительным, если его нет — отрицательным. Более 85% населения Земли — носители положительного резуса. Сведения о том, есть у человека антиген или нет, необходимы при переливании крови, оказании ему экстренной медицинской помощи, оперативного вмешательства. Эти параметры иногда используются для того чтобы определить пол будущего ребенка, но данных, подтверждающих точность таких методик, нет.
Достоверно известно, что обнаружение у пациента отрицательного резус-фактора du означает, что при необходимости ему проводится переливание крови только с отрицательным показателем.
При беременности резус-фактор очень важен. Если у матери он отрицательный, а у мужа положительный, малыш может унаследовать отцовский антиген. Это чревато развитием резус-конфликта, с которым организм матери будет бороться активной выработкой антител, воспринимая растущего малыша как чужеродное тело. Если не принимать мер, течение такой беременности закончится негативно.
Совместимость резус-факторов и групп крови друг с другом определяется по специальной таблице.
(Рисунок таблицы)
Когда у обоих супругов одинаковый положительный или отрицательный резус-фактор, им не о чем беспокоиться. Принимать меры во время вынашивания малыша нужно только при разных значениях этого показателя у молодых родителей.
Особенности беременности при отрицательном резусе
Если у родителей определены разные показатели антигена, и есть вероятность резус-конфликта при вынашивании плода — это не повод для расстройства. Чуткое наблюдение специалистов и регулярная сдача анализов, а также знания о том, как рожать с отрицательным резусом, помогут пройти этот этап без рисков для ребенка.
При первой беременности
Только при беременности женщина в первый раз сталкивается незнакомыми, чужеродными антигенами. Велика вероятность того, что выработка антител против антигенов не начнется вообще. В первую беременность процесс их выработки (если он начался) протекает медленно. Снижение иммунитета, обусловленное сменой гормонального фона и медлительность белых кровяных клеток, способствуют тому, что резус конфликт либо не начинается вовсе, либо протекает слабо выражено.
При второй и последующих беременностях
Столкнувшись с инородными антигенами, организм приобретает «клеточную память». Это значит, что при следующем столкновении с чужим антигеном, образование антител в женском организме произойдет гораздо быстрее. С каждым последующим разом скорость процесса увеличивается, повышая неизбежность развития резус-конфликта.
Запоминание происходит не только после успешного вынашивания малыша, но и после выкидыша, аборта, медицинского вмешательства сопряженного с переливанием крови.
Если резус-конфликт в организме молодой мамы развился, современные медицинские методы способны во время скорректировать ситуацию. Ей рекомендуется постоянно находиться под присмотром специалистов.
Последствия отрицательного резус-фактора при беременности
Беременная женщина с отрицательным резусом обязана сдавать анализ на антитела ежемесячно. Сопровождению беременности с таким анамнезом акушер-гинеколог уделяет пристальное внимание. До тридцать второй недели анализ венозной крови на наличие антител проводится каждый месяц. После тридцать второй недели его следует сдавать каждые пару недель. С 35 недели — еженедельно.
В остальном вынашивание малыша мамой с отрицательным резусом не отличается от протекания обычной беременности. От стремительности развитие антител зависит, потребуется ли вводить иммуноглобулин будущей матери.
Влияние на здоровье малыша
Если не принимаются профилактические меры, запускаются опасные патологические процессы:

- Снижение количества эритроцитов у плода, отвечающих за транспортировку кислорода, от чего постепенно развивается кислородное голодание. В первую очередь оно отражается на развитии сердца и мозга.
- Увеличивается количество билирубина. Он вырабатывается при разрушении эритроцитов. Увеличивающееся число билирубина вызывает серьезную интоксикацию плода.
- Усиление выработки эритроцитов селезенкой и печень ребенка, вызывающее увеличение этих органов и их патологическое развитие.
- Развитие дисбаланса в составе крови, нарушение выработки кровяных частиц, развитие патологий развития спинного мозга, врожденной гемолитической анемии.Гемолитическая болезнь новорожденных (ГБН) проявляется бледностью кожи, общей слабостью.
Методы диагностики проблем при отрицательном резус-факторе во время беременности
Наличие антител у молодой мамы определяют в самом начале вынашивания. Многие женщины о своем резусе знают за долго до зачатия и наступления «интересного положения». Такую мамочку акушер-гинеколог ставит на особый учет. Выявив отрицательный результат анализа на антитела, врач ежемесячно назначает будущей маме сдачу венозной крови для контроля скорости образования антител. Чем ближе дата родов, тем чаще молодой маме приходится сдавать анализы, чтобы контролировать ситуацию.
Кроме анализа крови беременной назначаются плановые ультразвуковые исследования, на которых пристальное внимание уделяется состоянию печени и селезенки малыша, а также тому в каком состоянии находится плацента.
При выявлении каких-либо патологий дополнительно проводится кардиотокография (КТГ), а также допплерометрия. Эти исследования позволяют оценить работу сердечно-сосудистой системы дитя, а также достаточное ли количество кислорода ему поступает по маточно-плацентарному кровотоку.
Если анализ на антирезусные тела показывает их стремительный рост, применяются инвазивные диагностические методы . Такой метод диагностирования опасен подтеканием вод окружающих плод, риском его инфицирования, образованием гематомы на пуповине.
Анализ околоплодных вод — наиболее достоверное исследование, где указывается точное количество вырабатываемого малышом билирубина, позволяющее оценить состояние плода. Забор материала из пуповины также дает достоверные сведения о составе крови плода.
Специфика родов
Если несовместимость резус-факторов не привела к стремительному образованию антител и беременность протекала нормально, без патологий, малыш может появится на свет естественным путем. В процессе родоразрешения в организме матери может активизироваться выработка антител в связи с потерей некоторого количества крови. Для этого в родильном зале у акушера-гинеколога под рукой должна быть порция крови той же группы и резуса, что и у роженицы. Для исключения риска патологий в ходе родового процесса роженице допускается введение инъекции иммуноглобулина.
В случаях, когда ребенок унаследовал не материнский резус, а мужчины, и при вынашивании малыша возник резус-конфликт, принимается решение о родоразрешении путем кесарева сечения. Проблемную беременность поддерживают и сохраняют до 37-38 недель и по достижению этого срока проводят плановую операцию.
В тяжелых ситуация новорожденному малышу проводят переливание крови той же группы и резуса, что и у матери. Новорожденного в первые дни кормят не грудным молоком, а смесями. Это связано с тем, что в материнском молоке еще содержатся антитела. Если они попадут в организм малыша, они начнут разрушать эритроциты его крови.
Молодой маме в течение 72 часов после родов в организм вводят иммуноглобулин. Это предотвратит развитие конфликта в последующих беременностях. Такие же меры должны быть приняты и после аборта или выкидыша. Крайне важно с введением инъекции уложиться в трехдневный срок.
Даже если первые роды и период вынашивания плода прошли без осложнений и женщина планирует следующую беременность от мужчины с положительным резусом, в ее организме все равно выработаются клетки памяти, поэтому на следующие роды препарат для инъекции нужно будет либо приобрести самостоятельно, либо уточнить его наличие в родильном доме.
Подробнее о том, что такое резус-конфликт, чем он плох, и как протекает беременность с таким анамнезом, можно узнать из видеосюжета:
Заключение
Отрицательный резус у матери не повод для того чтобы отказаться от материнства, а несовместимость резусов с любимым мужчиной не повод для расставания с ним. В абсолютном большинстве случаев вынашивание малыша при таком обстоятельстве протекает без патологий. Резус-конфликт возникает только у десяти процентов беременных. Серьезные проблемы с развитием и состоянием здоровья отмечаются только у двух-трех малышей из тысячи.
azbukarodov.ru
Отрицательный резус при беременности — чем опасно и возможные последствия
Беременной женщине важно знать все, что касается ее состояния здоровья и будущего малыша. Тема отрицательного резус-фактора вызывает страх не только у будущей мамы, а и у тех, кто только планирует стать родителями. А все потому, что бытует теория, согласно которой отрицательный резус сродни приговора к бесплодию. Так ли это, разберемся, постепенно изучая все по порядку. А начнем с главного – определения самого понятия – резус-фактор.
Резус-фактор определяется путем проведения анализа крови. Это белок в крови, который находится непосредственно на поверхности кровяных телец. У женщин, которым определили отрицательный резус-фактор, этого белка в крови нет. Однако пугаться не стоит. Согласно статистике, около 20% женщин по всему земному шару имеют такой же резус-фактор, при этом многие из них вполне счастливые мамы. Медики уверяют, что отрицательный резус фактор просто-напросто индивидуальный признак человека, а никак не патология, и уж тем более не диагноз «бесплодие».
Почему же многие будущие мамы так остро реагируют на тему отрицательного резус-фактора. Дело в том, что резус-конфликт имеет место быть, однако только в отдельных случаях, о которых расскажем подробнее.
Отрицательный резус-фактор, или резус-конфликт представляет опасность для роженицы лишь в том случае, если ее резус-фактор не совпадает с резусом будущего ребенка. Т.е. у мамы определили отрицательный резус, а у плода – положительный. Важно знать, что данное явление в медицине очень редкое, хоть и не менее значимое. Но заранее волноваться не стоит. Ведь если будущих родителей резус отрицательный резус фактор совпадает, причин для беспокойства нет, потому как малыш, вероятно, тоже унаследует резус-фактор родителей. Поэтому при первом посещении гинеколога надо обязательно сдать кровь на анализ обоим родителям и определить свою группу крови ( если они это не сделали ранее). Опытные гинекологи рекомендуют данную процедуру проходить заранее, когда только планируется беременность. Так мы сможем избежать лишнего волнения, а в случае проблемы резус-факторов между партнерами – проконсультироваться у опытных специалистов.
Далее, давайте разберемся, почему же все-таки происходит резус-конфликт между будущей мамой и вынашиваемым плодом. Известно, что наш организм способен к борьбе с инородными телами. Так, во время вируса гриппа или другой инфекционной болезни наш организм борется с вирусами, тем самым, обеспечивая нам выздоровление. То же самое происходит, когда резус фактор мамы не совпадает с резус-фактором ребенка. Происходит постоянный конфликт, организм борется с антителами, что предоставляет угрозу для развития, будущего ребенка. Именно в этом случае, беременность проходит под строгим наблюдением врача, дабы свести к минимуму угрозу гибели ребенка. Благодаря современной медицине есть множество способов, которые вполне успешно справляются с проблемой резус-конфликта матери и ребенка. Немаловажным фактором является и то, что при такой проблеме, по общему самочувствию, беременная женщина ничем не отличается от других будущих мам. Просто таким женщинам придется намного чаще посещать врача и сдавать анализ крови. Но, согласитесь, ради будущего малыша мы и не такое перетерпим. В некоторых случаях, несовместимости резусов между мамой и ребенком, врачи вынуждены совершать досрочные роды, а также переливание крови родившегося малыша. Все эти действия проходят в большинстве случаев довольно успешно, поэтому поводов для страхов и переживаний нет.
Также не исключены и меры предупреждения резус-конфликтной ситуации.
Важно учесть, что, родив первого ребенка без особых проблем, не факт, что последующая беременность не принесет резус-конфликт. Для того, чтобы предотвратить данное несовпадение, будущей маме вводят препарат, который называется анти-резус-иммуноглобулин. Данный препарат позволяет связать агрессивные антитела и выводит их из организма. Поэтому, если у вас определен отрицательный резус фактор, у вашего партнера положительный и вы решились на второго ребенка, целесообразным будет введение такой вакцины. Также вакцину с антителами вводят и во время беременности, и сразу после родов.
Лечение резус-конфликта весьма распространенное явление в медицинской практике. И прошу заметить, очень успешное. Поэтому, в случае, когда ваши анализы определили резус-конфликт впадать в панику и заранее переживать не стоит. Если вы ответственная и бдительная мама, то при помощи медиков и вашей сознательности вы вскоре пополните ряды еще одной счастливой мамы. Чего я вам от всей души желаю!
Специально для beremennost.net – Ира Романий
beremennost.net
Беременность и резус-фактор
Беременность и резус-фактор
Резус фактор — это антигены в крови людей, находящиеся на поверхности красных кровяных телец. Кровь у всех людей имеет либо положительный резус, либо отрицательный. Большинство людей имеют положительный резус-фактор и лишь малая часть (около 15% населения) имеет отрицательный резус-фактор.
Собственно сам резус-фактор не вызывает проблем со здоровьем. Но когда у беременной женщины отрицательный резус-фактор, а ее плод имеет положительный резус, может возникнуть риск для здоровья ребенка, а так же для последующих беременностей женщины. В этом случае может произойти резус-сенсибилизация (резус-конфликт – образование антирезусных антител).
Ребенок может иметь резус-положительную кровь, если отец имеет резус-положительный фактор. Резус-сенсибилизация происходит, когда кровь ребенка смешивается с кровью матери во время беременности или родов. Это заставляет иммунную систему матери в дальнейшем вырабатывать антитела к красным кровяным тельцам ребенка при последующих беременностях. Этот иммунный ответ называется резус-сенсибилизацией (накопление вещества в организме с последующим проявлением к нему острой аллергической реакции или шока) и, в зависимости от того, на каком этапе она произойдет, может произойти разрушение эритроцитов ребенка до или после его рождения. Если происходит резус-конфликт, у плода или новорожденного могут развиться умеренные или даже серьезные проблемы (так называемая резус болезнь плода, orerythroblastosis). В редких случаях, если резус-конфликт не лечить, плод или новорожденного можно потерять.
Вот еще некоторые детали:
1. Если у матери резус-фактор отрицательный, а у отца резус-положительный, плод может иметь, как положительный, так и отрицательный резус.
2. Если у плода резус-фактор положительный, есть риск, что несколько его резус-положительных кровяных клеток попадут в кровоток матери во время беременности или при прохождении ребенком родовых путей и смешаются с ее резус-отрицательной кровью.
3. При отсутствии специального лечения, кровь матери вырабатывает антитела, которые атакуют положительный резус крови плода.
4. Эти антитела могут вызвать у плода проблемы со здоровьем, такие, как анемия или даже смерть.
5. Если женщина в дальнейшем забеременеет еще раз и у ребенка будет положительный резус, ее антитела могут проникнуть через плаценту и атаковать кровь ребенка, разрушая его клетки крови.
Вероятность формирования антирезусных антител увеличивается с каждой беременностью, в том числе внематочной беременности (когда оплодотворенная яйцеклетка имплантируется вне матки) и беременности, которые заканчиваются выкидышем или абортом.
К счастью, эта проблема может быть решена, благодаря введению инъекции антирезусного иммуноглобулина женщине с отрицательным резус-фактором. Благодаря этой инъекции процесс сенсибилизации останавливается практически всегда. С изобретением этой вакцины проблемы с резус-конфликтом стали очень редки. Эта инъекция известна, как анти-D и содержит анти-D гаммаглобулин.
Инъекция анти-D гаммаглобулина делается резус-отрицательным матерям, родившим резус-положительного ребенка. Инъекции обычно вводится в течение нескольких часов после родов. Анти-D гаммаглобулин должен предотвратить выработку резусных антител при последующих беременностях женщины.
Для предотвращения ранней сенсибилизации анти-D гаммаглобулин также вводится резус-отрицательным женщинам на 28 и на 34ой неделях беременности.
Ранние или дополнительные дозы анти-D также вводятся так же в случае возникновения эпизодов вагинального кровотечения во время беременности, при проведении инвазивных тестов, таких как амниоцентез или проба ворсинчатого хориона. Женщинам после выкидыша, внематочной беременности или аборта также необходимо ввести анти-D гаммаглобулины, даже если это их первая беременность. Эта мера необходима для защиты плода при последующих беременностях. Эта мера необходима во всех ситуациях, где есть риск смешения крови плода с кровью матери, провоцируя выработку резусных антител.
Анти-D гаммаглобулин должен быть введен в течение 72 часов после вступления иммунной системы в контакт с кровью у плода. Введение инъекции в более позднее время не имеет смысла, поскольку резусные антитела будут уже сформированы.
Роды в Швейцарии – это гарантия проведения родов на самом высоком уровне интеллектуальной и технической медицины.
www.in-corpore.ch
причины, диагностика, лечение + таблица вероятности развития конфликта
Резус-конфликт при беременности возникает в результате несовместимости крови по системе Rh (резус). По статистике этот вид несовместимости встречается у 13% семейных пар, но иммунизация во время беременности наступает у 1 из 10-25 женщин.
Беременность женщины с отрицательным резус-фактором, у которой плод имеет положительный резус-фактор, приводит к выработке антител иммунной системой матери к эритроцитам ребенка.

В результате этого эритроциты плода «склеиваются» и разрушаются. Это гуморальный иммунный ответ на присутствие чужеродного для материнского организма белка резус-фактора.
Содержание
- Резус-фактор – что это такое
- Наследование антигена системы D
- Вероятность развития резус-конфликта при беременности: таблица
- Причины
- Фето-материнская трансфузия
- Резус-конфликт при беременности: механизм возникновения
- Последствия для ребенка
- Риски
- Диагностика, симптомы и признаки резус-конфликта при беременности
- Лечение
- Плазмаферез при резус-конфликтной беременности
- Кордоцентез
- Иммуноглобулин при отрицательном резусе
- Может ли поменяться резус фактор во время беременности?
Что такое резус-фактор
Чтобы понять, что такое резус-конфликт при беременности, нужно подробнее остановиться на таком понятии, как резус-фактор.
Rh (+) — это особый белок – агглютиноген – вещество, способное склеивать эритроциты и повреждать их при встрече с незнакомым иммунным агентом.
Впервые резус-фактор был открыт в 1940 году. Существует около 50 разновидностей антигенов системы Резус. Самым мутагенным доминантным является антиген D, который содержится в крови у 85% людей.
Антиген C содержится у 70% людей, и антиген E, имеется у 30 % людей на планете. Присутствие любого из этих белков на мембране эритроцитов делает его резус положительным Rh (+), отсутствие – резус отрицательным Rh (-).
Присутствие агглютиногена D имеет этническую принадлежность:
- у людей славянской национальности 13% резус-отрицательных людей;
- среди азиатов 8%;
- у людей негроидной расы практически не встречается людей с резус-отрицательным фактором крови.
В последнее время все чаще встречаются женщины с отрицательным резус- фактором крови, по данным литературы это связано со смешанными браками. Следовательно, частота резус-конфликта во время беременности в популяции увеличивается.
Наследование антигена системы D
Типы наследования любых признаков делятся на гомозиготный и гетерозиготный. Например:
- DD – гомозиготный ;
stanumamoy.com.ua
