Симптом соскальзывания – Тазобедренный сустав – Ортопедическая диагностика
Симптом соскальзывания определяется следующим образом. Ребенка укладывают на спину, причем его лицо обращено к врачу. Последний сгибает обе ножки больного в тазобедренных и коленных суставах и захватывает руками бедра так, что большие пальцы располагаются на внутренних, а прочие — на наружных поверхностях бедер.
Врач медленно, избегая форсированных движений, отводит бедра равномерно в обе стороны. Усилий для получения отведений не требуется, так как в этом положении ребенок утрачивает способность сопротивляться. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком.
Если после этого вправления бедро оставить в положении отведения, оно само начинает приводиться и, достигнув определенной степени приведения, производит быстрое толчкообразное движение в направлении приведения, соответствующее моменту вывихивания головки из вертлужной впадины. Такое движение легко заметить, если внимательно следить за приводящимся бедром.
Если у младенца симптом соскальзывания определить при исследовании не удается, то Stanisavljevic (1964) предлагает испробовать в тазобедренном суставе поршневые движения. Надавливая на согнутые колени, а затем, потягивая за бедро по оси, пытаются насильственно получить скольжение головки бедра в вертлужной впадине.
Опыт длительных наблюдений показывает, что грубые исследования тазобедренного сустава у младенца в поисках врожденного вывиха бедра приводят к повреждению субкапитальной пластинки роста с последующей задержкой развития шейки бедра и деформацией головки (саха vara capitalis el cervicalis), с исходом в ранний коксартроз.
Если при выявлении врожденого вывиха бедра у младенца симптом соскальзывания не вызывается потому, что он уже исчез, то при сохранившемся вывихе на смену симптому соскальзывания появляется симптом ограничения отведения бедер. У здорового новорожденного можно развести ножки в тазобедренных суставах на 80—90° каждую, уложить разведенные бедра наружными поверхностями на ложе.
Если каждую ножку можно отвести только до угла 50—60°, то у новорожденного, по-видимому — врожденный вывих бедра. У здорового семи-восьми месячного младенца можно отвести каждую ножку на 60—70°. Если удается отвести каждую ножку только до 40—50°, то имеется, вероятно, врожденный вывих бедра. Ножки в тазобедренных суставах разводят, захватывая их так же, как при выявлении симптома соскальзывания.
«Ортопедическая диагностика», B.O.Маркс
Популярные статьи разделаwww.medchitalka.ru
лечение у новорожденных, грудничков, детей до года
Последнее обновление статьи:
Что такое дисплазия тазобедренных суставов у младенцев?
Дисплазия тазобедренного сустава у новорождённых — это его незрелость с нарушением развития всех звеньев, которые образуют тазобедренный сустав: костей и хрящей, составляющих основу, и мягких тканей (связок, капсулы, мышц) вокруг.
К сожалению, несмотря на обследование младенцев до полугодовалого возраста, выявить раннее заболевание удаётся не всегда. А ведь раннее начало лечения — это залог его эффективности и успеха.
При условии начала курса лечения до трёх месяцев почти у всех пациентов результаты очень хорошие. В возрастном промежутке от 3 до 6 месяцев хороших результатов лечения достигают лишь 80 %. Когда начинают лечение со второго полугодия, хороший результат виден лишь у половины детей.
Дисплазии тазобедренных суставов у грудничков и их причины
Одной фразой «дисплазия тазобедренного сустава» принято называть нарушения правильного взаимодействия между компонентами сустава у малышей.
Причинами формирования дисплазии у детей считают следующие факторы:
- Тератогенные факторы (вредные, вызывающие пороки) — механические, химические, физические и пищевые. Они повреждают зародыш на ранних этапах развития.
- Наследственность. В 14 % больные дети унаследовали врождённую патологию от родителей.
- Предвывих бедра. Растяжение суставной капсулы приводит к выскальзыванию головки бедра из полости сустава. Это связано с особенным строением сустава и тем, что малышу становится тесно в матке к концу беременности (ножки ребёнка приведены и прижимаются к телу), а также с тугим пеленанием.
- Неполноценное или медленное развитие тазобедренного сустава. Ближе к рождению малыша окостенение составляющих тазобедренного сустава замедляется, а его хрящевые элементы развиты достаточно. Если правильно ухаживать за новорождённым, обеспечивая нужное положение отведения в суставе, тазобедренный сустав достигает нужного развития самостоятельно.
- Слабые связки сустава.
- Травма во время беременности или во время родов, когда ребёнок неправильно лежит в матке.
- Слабые мышцы сустава.
Факторы, увеличивающие риск формирования дисплазии:
- Дисплазия тазобедренного сустава у взрослых родителей.
- Тазовое предлежание плода.
- Крупный плод.
- Деформация стоп.
- Токсикоз беременности.
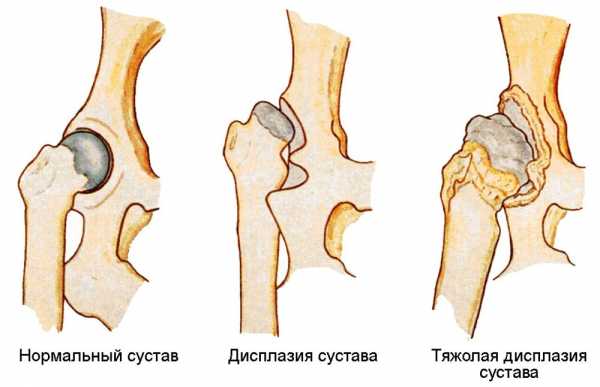
Степени дисплазии тазобедренного сустава
Дисплазия тазобедренных суставов по МКБ 10 (международная классификация болезней десятого пересмотра) имеет три стадии:
- Предвывих тазобедренного сустава. Предвывих — это незрелость сустава, который ещё не достиг нужного уровня развития. Далее сустав может сформироваться правильно, и наступает излечение, или образуется подвывих. Из-за растянутой суставной капсулы головка бедра достаточно просто и быстро вправляется, а затем вновь образуется вывих. На рентгене определяется неправильное развитие сустава, но смещения бедра нет. У новорождённых предвывих встречается чаще всего.
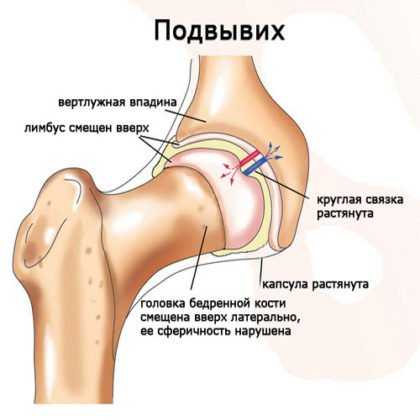
- Подвывих головки бедра. Подвывих характеризуется изменением сустава. В случаи подвывиха головка бедра смещается, но находится в пределах сустава. На рентгене видна децентрация (смещение) головки, не выходящая за пределы впадины.
- Врождённый вывих бедра. Вывих образуется, когда головка бедра полностью смещается, она оказывается за пределами вертлужной впадины.
Врожденный вывих — это самая последняя степень дисплазии. Ребёнок рождается уже с вывихом, или он может развиться у годовалого малыша при запоздалой диагностике и терапии.
Дисплазия тазобедренного сустава у детей и её диагностика
 Диагноз ставят во время осмотра, когда видят признаки дисплазии. Вовремя заподозрить дисплазию у малыша должен врач, осматривающий его в родильном отделении, чтобы потом направить на осмотр к ортопеду. Ортопед назначает лечение всем детям, больным и с подозрением на заболевание, до установления точного диагноза.
Диагноз ставят во время осмотра, когда видят признаки дисплазии. Вовремя заподозрить дисплазию у малыша должен врач, осматривающий его в родильном отделении, чтобы потом направить на осмотр к ортопеду. Ортопед назначает лечение всем детям, больным и с подозрением на заболевание, до установления точного диагноза.
Подозревая дисплазию, ребёнку, помимо осмотра, назначают инструментальные исследования, по результатам которых выставляют диагноз. Введение новых методов диагностики увеличило шансы точной и своевременной постановки диагноза. Состояние суставов определяют с помощью метода УЗИ, рентгенографии и компьютерной томографии.
Дисплазия тазобедренных суставов у детей и её симптомы
С постановкой диагноза «вывих бедра» у малышей возникают определённые сложности, потому как у новорождённых чаще наблюдается предвывих, начальная стадия процесса.
Чтобы хорошо осмотреть ребёнка нужна, тёплая комната.Перед осмотром его лучше покормить. При таких условиях проще выявить симптомы дисплазии.
Основные симптомы дисплазии тазобедренных суставов:
- симптом соскальзывания;
- ограничение отведения в тазобедренном суставе;
- укорочение конечности;
- асимметрия складок на коже.
Симптом соскальзывания
 Самый главный симптом предвывиха — это симптом соскальзывания. Он объясняется довольно лёгким вправлением и обратным вывихом головки бедра из полости сустава по причине растянутой капсулы и связок сустава. Симптом соскальзывания нельзя услышать при обследовании, он чувствуется руками так, как будто головка кости смещается.
Самый главный симптом предвывиха — это симптом соскальзывания. Он объясняется довольно лёгким вправлением и обратным вывихом головки бедра из полости сустава по причине растянутой капсулы и связок сустава. Симптом соскальзывания нельзя услышать при обследовании, он чувствуется руками так, как будто головка кости смещается.
Для его выявления ножки малыша необходимо согнуть в коленных и тазобедренных суставах, образуя прямой угол. В этот миг большие пальцы врача ложатся на внутреннюю, а оставшиеся пальцы — на наружную сторону бедра. Медленно начинают разводить бёдра в стороны. В это время головка бедра соскальзывает в вертлужную впадину, ощущается толчок.
Когда изменения в суставе нарастают, появляются другие симптомы.
Ограничение отведения
Ограничение отведения в основном наблюдается при повышенном тонусе мышц, отвечающих за приведение бедра. Оно проявляется во время неврологических болезней, поэтому при ограничении отведения нужен осмотр невролога. Определяя отведение в тазобедренных суставах, младенца кладут на спинку с ножками согнутыми в тазобедренных и коленных суставах.
 Чтобы всё сделать правильно и выявить данный симптом, нужно добиться расслабления ножек новорождённого, поэтому лучше осматривать спящего ребёнка или дождаться, пока малыш привыкнет к рукам врача и совсем расслабиться.
Чтобы всё сделать правильно и выявить данный симптом, нужно добиться расслабления ножек новорождённого, поэтому лучше осматривать спящего ребёнка или дождаться, пока малыш привыкнет к рукам врача и совсем расслабиться.
Здоровые суставы позволяют развести ножки так, чтобы они коснулись поверхности стола наружной стороной бёдер. Ребёнок растёт, и симптом теряет свою значимость, он выявляется непостоянно.
Укорочение ножки
Укорочение ножки у детей достоверно определить трудно. Укорочение определяют по коленным чашечкам. Лежащему на спинке малышу ножки сгибают в тазобедренных и максимально в коленных суставах, устанавливая стопы рядом на столе. В таком положении видно, что коленная чашечка на стороне вывиха ниже.
Симметричность складок
Также при осмотре ребёнка учитывают симметричность складок кожи бедра.
На стороне вывиха паховая и ягодично-бедренная складки глубже, и видна их асимметрия.
При вывихе с двух сторон этого признака может не быть. А у новорождённых асимметричность складок часто наблюдается при здоровых суставах.
У только что родившихся детишек симптомы врождённого вывиха мало выражены и обнаруживаются не всегда. Поэтому, опираясь только на клинику, выставить диагноз довольно сложно. Сомневаясь, врач для уточнения отправляет ребёнка на УЗИ.
Дисплазия тазобедренных суставов у детей и её лечение
Лечить дисплазию тазобедренных суставов у детей до года можно при помощи операций и без них, используя отводящие приспособления.
Специалисты считают консервативное лечение наилучшим способом при его своевременном начале.
У детей до 6 месяцев
Лечить дисплазию следует сразу с рождения, с того момента, как были выявлены указывающие на неё симптомы. Первая неделя является решающей: сформируется здоровый сустав, или произойдет вывих.
 Раннее лечение дисплазии — это такое отведение в суставах, при котором активность и подвижность в суставах сохраняются. Широкое пеленание при дисплазии тазобедренных суставов практикуют уже в родильном отделении до осмотра ортопеда с целью профилактики. Оно не является лечением дисплазии, но чем раньше начата профилактика, тем благоприятнее прогноз.
Раннее лечение дисплазии — это такое отведение в суставах, при котором активность и подвижность в суставах сохраняются. Широкое пеленание при дисплазии тазобедренных суставов практикуют уже в родильном отделении до осмотра ортопеда с целью профилактики. Оно не является лечением дисплазии, но чем раньше начата профилактика, тем благоприятнее прогноз.
Чтобы придать ножкам положение сгибания и отведения, используются различные отводящие приспособления (шины, штанишки, повязки). Самым лучшим вариантом распорки при дисплазии тазобедренных суставов считаются стремена Павлика. Длительность курса зависит от состояния суставов и продолжается от 3 до 6 месяцев.
У детей старше 6 месяцев
Опытные ортопеды отдают предпочтение щадящему безнаркозному вправлению головки бедра способом вытяжения ножки и фиксирования её гипсовой повязкой. Это самый лучший и эффективный метод.
 Ножки держат зафиксированными в течение 4 — 6 месяцев. Когда убирают гипсовую повязку, на ножки ребёночка устанавливают шину. Ширину шины-распорки при дисплазии меняют по ходу лечения, понемножку уменьшая.
Ножки держат зафиксированными в течение 4 — 6 месяцев. Когда убирают гипсовую повязку, на ножки ребёночка устанавливают шину. Ширину шины-распорки при дисплазии меняют по ходу лечения, понемножку уменьшая.Шину снимают, когда сустав полностью восстановится. Пока дети растут, они находятся под контролем ортопеда и периодически проходят восстановительное лечение.
Профилактика дисплазии тазобедренного сустава
- Каждого ребёнка должен осматривать ортопед, невролог, а также проводится УЗИ суставов.
- Свободное пеленание ребёнка.
- Лечебная физкультура, которая выполняется вместе с массажем.
Держите ребёнка на руках правильно. Прижимайте малыша к себе, придерживая его за спинку, чтоб он обнимал вас, широко расставив ножки.
Упражнения при дисплазии тазобедренных суставов
ЛФК — это главный метод формирования здорового сустава и единственный метод, поддерживающий развитие моторных навыков.
Физические упражнения при дисплазии принято разделять на общеразвивающие и специальные. Первые применяют с рождения, а когда ребёнок подрастает, учитывают его психомоторные навыки. Специальные упражнения повышают обмен веществ и кровоснабжение в суставах и мышцах. С детьми до года выполняют пассивные, а с года до трёх лет — активные упражнения.
Гимнастика при дисплазии тазобедренных суставов делается только после проведения тепловых процедур.
Вначале упражнения направлены на устранение ограничения подвижности в суставе. Например, выкладывают малыша на животик в позе лягушки или согнутыми в коленках ножками выполняют круговые движения. Ребёнок в этом периоде находится в стременах.
Далее, когда вывих вправляется, упражнения проводят ежедневно, добавляя активные и подвижные. К примеру, если пощекотать подошвы, малыш активно задвигает ножками. В это время к лечению добавляются физиопроцедуры. Электрофорез при дисплазии тазобедренных суставов у детей выполняется с применением растворов кальция и фосфора. Проводится не меньше 10 сеансов.
После снятия фиксаторов укрепляют мышцы ног, используя массаж и гимнастику, не забывая про занятия плаванием.
Массаж при дисплазии тазобедренных суставов у новорождённых всегда сочетается с физическими упражнениями. Обычно назначают общий массаж с использованием классических приёмов.
Гидрокинезотерапия — это самый эффективный метод реабилитации для детей. Проведение упражнений в воде положительно влияет на лечение и даёт позитивный настрой.
Заключение
Сегодня дисплазия тазобедренного сустава стала встречаться намного чаще. Лечить её необходимо с рождения, используя комплексные методики. Соблюдая правила лечения, можно в дальнейшем достичь успешных результатов, избежать инвалидности и последствия дисплазии тазобедренных суставов у детей.
kroha.info
Симптом Маркса – Ортолани у детей: положительный, отрицательный
Содержание статьи:
Симптом Маркса-Ортролани, или симптом щелчка, — один из характерных, но непостоянных признаков врожденных вывихов бедра и дисплазии тазобедренного сустава у младенцев. Используется при ранней диагностике нарушений развития опорно-двигательного аппарата у детей.
Врожденный вывих бедра у детей
Врожденная дисплазия ТБС и вывих бедра являются самыми частыми пороками развития опорно-двигательной системы у младенцев. Патология поддается успешной коррекции лишь в том случае, если она была выявлена в первые дни жизни ребенка и сразу же были приняты меры по её устранению. Ранняя диагностика имеет огромное значение в лечении этого заболевания.
Существуют несколько степеней нарушений развития тазобедренного сустава:
- Дисплазия – позиция суставных поверхностей относительно друг друга не нарушена, однако присутствуют недоразвитие или неполноценность вертлужной впадины, головки тазобедренного сустава или суставной капсулы.
- Предвывих – верхняя часть кости бедра свободно перемещается внутри растянутой суставной капсулы.
- Подвывих – суставная часть кости бедра частично отклонена относительно вертлужной впадины.
- Вывих – суставная часть бедренной кости полностью разобщена с вертлужной впадиной, находится выше и ближе кнаружи относительно ее. Связки сустава натянуты, капсула находится в состоянии перенапряжения.
Причинами развития внутриутробной патологии могут являться:
- генетическая предрасположенность,
- крупноплодная беременность,
- тазовое предлежание плода,
- ранний токсикоз,
- хронические аутоиммунные и эндокринные заболевания будущей матери.
При наличии хотя бы одного из вышеперечисленных факторов риска необходимо уделить особое внимание ранней диагностике патологии.
Симптом Маркса-Ортолани
 Симптом Маркса-Ортолани считается самым ранним признаком патологии тазобедренного сустава у младенцев. Был параллельно описан итальянским врачом-ортопедом и отечественным его коллегой Марксом в 1934 году. Также в медицинской литературе носит название «симптом щелчка», «симптом соскальзывания», «симптом неустойчивости».
Симптом Маркса-Ортолани считается самым ранним признаком патологии тазобедренного сустава у младенцев. Был параллельно описан итальянским врачом-ортопедом и отечественным его коллегой Марксом в 1934 году. Также в медицинской литературе носит название «симптом щелчка», «симптом соскальзывания», «симптом неустойчивости».
Суть симптома заключается в том, что при отведении согнутых ножек ребенка вывих вправляется, при этом исследующий врач ощущает щелчок, который также может быть слышен окружающим. При сведении ножек суставные поверхности вновь разобщаются, и снова ощущается щелчок.
Симптом соскальзывания в тазобедренном суставе в подавляющем большинстве случаев проходит на 5-7 день жизни ребенка, но при мышечной слабости может сохраняться на протяжении 2-3 месяцев.
Техника выполнения теста
При выполнении теста врач сгибает ножки ребенка в коленях и тазобедренных суставах, располагая руки так, чтобы большие пальцы лежали на внутренних поверхностях бедер, а остальные – на внешней. Легко и плавно, без форсирования он разводит согнутые ножки в стороны равномерно и затем сводит к средней линии. В момент перескакивания головки кости через края вертлужной впадины ощущается и иногда слышится характерный щелчок.
Положительный симптом соскальзывания у детей считается одним из наиболее характерных признаков вывиха ТБС. В то же время необходимо отметить, что отрицательная проба отнюдь не может быть признана непременным признаком отсутствия патологий развития, особенно в том случае, если ребенку уже более 10 дней. По мере роста мышцы и связки новорожденного укрепляются, уменьшается объем отводящих движений, поэтому при разведении ножек щелчок может не ощущаться.
Другие методы диагностики
 Несмотря на то что симптом щелчка у новорожденного является одним из главных признаков патологии, нельзя ставить диагноз только исходя из положительной или отрицательной реакции. Существуют еще несколько симптомов, на основании которых можно заподозрить заболевание:
Несмотря на то что симптом щелчка у новорожденного является одним из главных признаков патологии, нельзя ставить диагноз только исходя из положительной или отрицательной реакции. Существуют еще несколько симптомов, на основании которых можно заподозрить заболевание:
- Ограничение отведения. Угол разведения согнутых в коленях ножек у здорового ребенка составляет в среднем от 80 до 90 градусов. При уменьшении этого угла, а также неравномерном отведении, можно заподозрить патологии развития ТБС.
- Асимметрия кожных складок и изменение длины конечности. Неравная длина ног, а также асимметрия подъягодичных и других складок – ещё один симптом, косвенно указывающий на дисплазию сустава.
- Наружно-ротационное положение конечности. При вывихе и смещении головки бедренной кости относительно вертлужной впадины конечность принимает вынужденное ротационное положение кнаружи, что особенно заметно в положении лежа на спине, например, когда ребенок спит.
Ни один из вышеперечисленных признаков сам по себе не означает наличие вывиха, а лишь позволяет заподозрить его. Для точной постановки диагноза необходимо использовать инструментальные методы диагностики: ультразвуковое исследование тазобедренных суставов новорожденных позволяет с большой точностью подтвердить или опровергнуть врожденную патологию.
В старшем возрасте, когда ребенку исполняется год и более, появляются более очевидные признаки патологического развития опорно-двигательного аппарата, такие как «утиная» походка и хромота. У детей от полугода и старше подтвердить диагноз, а также определить прогноз течения заболевания позволяет рентгенограмма.
Лечебные мероприятия
Подушка Фрейка
Принято считать, что наибольшую эффективность консервативные методики лечения патологии будут иметь в том случае, если терапевтические меры будут начаты не позднее достижения ребенком трехмесячного возраста (оптимально – не позднее месяца). Консервативное лечение вывиха предполагает длительное ношение специально разработанных ортопедических приспособлений, позволяющих фиксировать сустав в правильном положении. Наиболее часто используемыми на сегодняшний день являются:
- стремена Павлика – мягкая конструкция, состоящая из грудного и ножных бандажей, соединенных гибкими штрипками;
- абдукционная шина Фрейка – конструкция, сходная по функциям с широким пеленанием;
- шина Виленского – металлическая распорка, к которой с двух сторон крепятся кожаные манжеты, которые плотно фиксируются на голенях ребенка;
- ортез Тюбингера – устройство, представляющее собой симбиоз стремян Павлика и шины Виленского;
- шина Волкова.
В качестве вспомогательных мер назначаются физиопроцедуры, массаж, лечебная физкультура.
Если патология была выявлена позднее, после того, как ребенок начал самостоятельно ходить или же к положенному возрасту, напротив, не встал на ножки и не сделал первые шаги в положенные сроки, консервативные методы лечения уже не принесут должного эффекта. Единственным способом устранить патологию в этом случае будет операция по углублению вертлужной впадины или формированию её крыши.
Врожденная дисплазия и вывих тазобедренного сустава – серьезные патологии, требующие комплексного лечения. Несвоевременно принятые меры чреваты серьезными осложнениями: уже к достижению ребенком школьного возраста он будет страдать не только от нарушений походки, но и от хронических болей в области суставов и развившихся как следствие патологии скелетных деформаций, а впоследствии – от раннего артроза.
Ранняя диагностика – единственный способ вовремя обнаружить и эффективно лечить заболевание, поэтому визит к ортопеду с ребенком первых дней жизни – обязанность всех молодых родителей.
nogostop.ru
симптомы, лечение и последствия / Mama66.ru
В первые недели после появления на свет грудных детей необходимо тщательно обследовать, чтобы выявить все возможные проблемы и отклонения в развитии. Чем раньше врачи обнаружат возможные «неполадки» в организме малыша, тем быстрее с ними можно будет справиться и свести количество опасных последствий для здоровья к минимуму.

Наряду с такими важными для грудничка специалистами, как невролог и окулист, ребёнка обязательно должен осматривать ортопед. Первый визит к ортопеду, как правило, наносят, когда малышу исполнится 1 месяц.
Когда после осмотра специалист пишет в карточке успокаивающее «здоров», родители могут немного успокоиться. Но случается, что у мамы подкашиваются ноги, когда в кабинете ортопеда она слышит: «Подозрение на дисплазию тазобедренного сустава». Такой диагноз звучит грозно, но прежде чем ударяться в панику, следует разобраться в сути заболевания, причинах, его вызывающих, а также узнать о методах лечения.
В чем заключается патология развития суставов
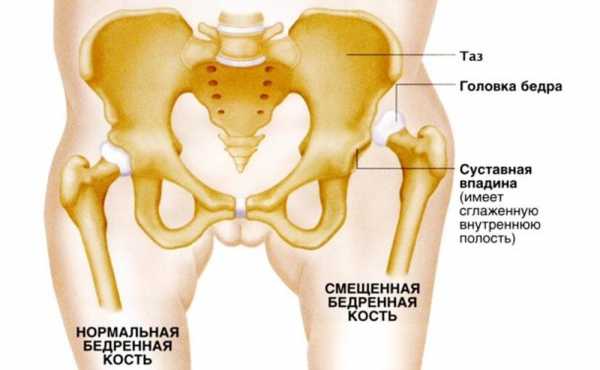
Дисплазия – это некорректное развитие тазобедренного сустава, при котором суставные структуры не формируются или же формируются с опозданием, что приводит к его неполноценности. Как это выглядит?
Подвижность и правильная работа тазобедренного сустава зависит от взаимодействия головки бедренной кости и впадины сустава, а также суставных связок. У новорождённого тазобедренный сустав – незрелая структура. Он отличается плоской вертлужной впадиной с вертикальным расположением и чрезмерной эластичностью суставных связок. Головка бедренной кости способна удерживаться во впадине только за счёт собственной капсулы. Для того чтобы не произошло смещения, сустав также удерживает хрящевая пластинка впадины под названием лимбус. По мере роста ребёнка и развития суставов впадина округляется, связки укрепляются, и все структуры сустава начинают функционировать нормально.
Но при замедленном или недостаточном развитии тканей тазобедренный сустав начинает формироваться с отклонениями, если суставная впадина сильно скошена или слишком плоская, связки и лимбус не в состоянии удерживать головку бедренной кости в правильном положении. При движениях головка может частично или полностью выходить из впадины, выворачивая лимбус. Вертлужная впадина может частично закрыться соединительной либо жировой тканью.
Помимо неправильного развития вертлужной впадины или связок, могут отмечаться нарушения развития кости сустава, при которых положение сустава и впадины относительно друг друга оказывается неправильным. Из-за этого нагрузка на сустав распределяется неверно, и сустав развивается с отклонениями от нормы.

Все нарушения тазобедренного сустава, вызванные неправильным развитием его составляющих (вертлужной впадины, связок, кости сустава) врачи склонны объединять в общую группу под названием «дисплазии тазобедренных суставов». Раньше в связи с несовершенством методов диагностики, врачи могли определять только вывих бедра, в случае которого головка тазобедренного сустава теряла контакт с вертлужной впадиной. В настоящее время дисплазией именуют предшествующие вывиху изменения тазобедренных суставов.
Симптомы и причины дисплазии
За последнее время случаи дисплазии тазобедренного сустава у детей, к сожалению, участились. Если раньше случаи дисплазии отмечались у 2–3 новорождённых из тысячи, то сейчас в некоторых странах число малышей с нарушениями тазобедренных суставов доходит до двухсот на тысячу. Некоторые склонны связывать это с ухудшением экологической обстановки, однако есть ещё целый ряд факторов, которые могут повлиять на возникновение и развитие дисплазии тазобедренных суставов у ребёнка. Рассмотрим их подробнее.
- Дисплазия тазобедренных суставов у новорождённых– одно из заболеваний, где влияние наследственного фактора довольно существенно. Так, если в семье отмечались случаи дисплазии, то очень высока вероятность её проявления и у детей в последующих поколениях. Причём нарушения тазобедренных суставов передаются преимущественно по женской линии. У девочек дисплазии отмечаются значительно чаще, чем у мальчиков, примерно в 70% случаев.
- Ещё одной распространённой причиной возникновения дисплазии являются внутриутробные нарушения в развитии плода. Если будущая мама мучилась от сильного токсикоза, неправильно или неполноценно питалась, то ребёнок получает недостаточно полезных веществ. Это отрицательно сказывается на формировании костных и соединительных тканей малыша, и как следствие не закладывается потенциал для правильного развития детских суставов.
- Желание родить ребёнка в зрелом возрасте – решение, для которого требуется настоящая смелость. Однако будущие дети мам, чей возраст старше 40 лет, чаще страдают от различных отклонений, среди которых дисплазия тазобедренного сустава — случай нередкий.
- Нарушения формирования тазобедренных суставов может произойти у детей, находящихся перед родами в ягодичном предлежании. Особенно рискованно предлежание ребёнка, при котором ноги в тазобедренных суставах согнуты и высоко подняты.
Однако не стоит излишне переживать: даже если при беременности присутствует один из факторов риска, это не значит, что малыш непременно родится с дисплазией. Нередки случаи, когда дисплазия тазобедренного сустава у матери передалась дочери, однако её дети оказывались совершенно здоровыми. Тем не менее, наличие в анамнезе матери и её родственников подобного заболевания требует пристального внимания к ребёнку, поскольку такие дети находятся в группе риска.

У новорождённого заметить дисплазию крайне сложно, поэтому в самый ранний период жизни малыша период врачи не берут на себя возможность точной постановки диагноза. Но уже к восьмой неделе жизни можно определить или заподозрить патологию у детей по следующим классическим признакам:
- асимметрия складок на ножках ребёнка. Ранее это был один из самых очевидных клинических симптомов дисплазии. У ребёнка с суставными нарушениями складки на сведённых вместе ножках не совпадают, их глубина и длина так же различна. Именно поэтому многие мамы начинают бить тревогу, изучая ножки ребёнка самостоятельно. Однако следует обратить внимание на следующее: информативной будет лишь асимметрия паховых и подколенных складок, а также складок под попкой. Складки на бёдрах могут и не совпадать и у абсолютно здоровых малышей. Так что оценку рисунка складок уместно оставить на откуп ортопеду;
- затруднённое отведение бедра в сторону. Ножки у здорового малыша можно без труда согнуть в коленках и развести в тазобедренных суставах таким образом, что они коснутся поверхности стола, при этом угол между туловищем и суставом в норме составит 80–90 градусов. Если одну ножку (в редких случаях — обе) отвести в сторону невозможно, есть все основания предполагать, что у малыша дисплазия или даже вывих бедра. Однако этот признак не всегда достоверен. Если малыш возбуждён, нервничает или напуган, он будет сопротивляться любой манипуляции со своими ножками, и развести их в стороны будет нелегко;
- ещё один симптом дисплазии тазобедренного сустава у детей – так называемый синдром укорочения бедра. Если ножки ребёнка согнуть в коленях и тазобедренных суставах, то в случае нарушений одно колено окажется ниже. Это симптом тяжёлой формы дисплазии – вывиха бедра;
- информативный показатель, которым руководствуются ортопеды при постановке диагноза – симптом соскальзывания (щелчка) известный также как синдром Маркса-Ортолани. Проявляется он следующим образом: при отведении согнутых ножек ребёнка в стороны и приведении их в исходное состояние при дисплазии тазобедренного сустава слышится лёгкий щелчок. Он является признаком того, что потерявшая контакт с вертлужной впадиной головка сустава вернулась в неё и снова отошла. Этот признак исчезает, когда малышу исполняется месяц, поэтому он информативен лишь первые несколько недель жизни ребёнка.
В любом случае, никогда не следует заниматься диагностикой нарушений тазобедренных суставов ребёнка самостоятельно. Трактовать симптомы дисплазии и точно определить наличие нарушений сможет только ортопед.
Степени дисплазии
Исходя из нарушения взаимодействия головки бедренной кости и вертлужной впадины, различают такие степени развития патологии:
1 степень – головка сустава излишне подвижна, однако не выходит за вертлужную впадину (так называемый предвывих бедра).
2 степень – значительное смещение головки сустава в пределах суставной впадины (подвывих бедра).
3 степень — врождённый вывих бедра: выход головки тазобедренного сустава за пределы вертлужной впадины.
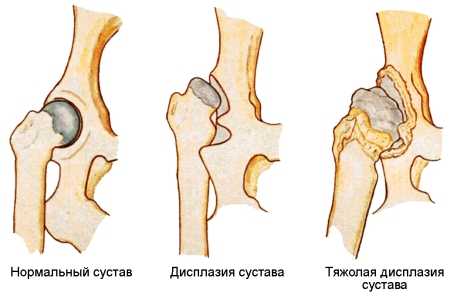
Дисплазия тазобедренного сустава 1 степени наблюдается у детей в период новорожденности довольно часто. В некоторых случаях она проходит сама собой, однако такие дети все же составляют группу риска и должны находиться под пристальным наблюдением ортопеда.
Диагностика
В первые недели и месяцы жизни малыша пренебрегать визитами к врачам-специалистам ни в коем случае не стоит. Особенно это касается врача-ортопеда, ведь чем раньше определить нарушения в формировании тазобедренного сустава, тем эффективнее окажутся принятые меры.
До полугода ребёнок, даже если он кажется здоровым, должен посетить ортопеда трижды: в 1, 3 и в 6 месяцев. Врач, осматривая малыша, сможет определить наличие или отсутствие нарушений по клиническим симптомам, описанным выше. Однако наиболее достоверной будет диагностика, основанная на всех возможных методах обследования.
Помимо врачебного осмотра диагностика развития тазобедренных суставов у детей проводится двумя методами: ультразвуковое и рентгеновское исследования.
Ультразвуковое исследование тазобедренных суставов осуществляется у детей до 3 месяцев. Это надёжный диагностический метод, позволяющий увидеть как непосредственный вывих бедра, так и спрогнозировать возможный риск. УЗИ – метод точный и для ребёнка безопасный.

Многих мам пугают непонятные слова и цифры в протоколе УЗИ. Нередко специалисты, проводящие ультразвуковые исследования, не слишком многословны и от комментариев воздерживаются. До визита к врачу особенно впечатлительные мамы могут пребывать в состоянии, близком к панике. Однако понять протокол исследования достаточно просто. Как правило, в нём указываются следующие параметры: форма костной крыши (верхнего отдела суставной впадины), угол α (показывает развитие костной крыши), угол β (показывает развитие хрящевой крыши), изменение лимбуса и центрирование головки бедра. Исходя из этих параметров, заключение может быть следующим:
- Угол α больше 60⁰, угол β меньше 55⁰, костная крыша квадратная, лимбус не изменен, а головка центрирована – 1-й тип, правильно сформировавшийся сустав.
- Угол α 43–47⁰, угол β 70–77⁰, костная крыша закруглённая и короткая, лимбус не изменен, а головка сустава слегка смещена – 2-й тип, лёгкая степень дисплазии, предвывих бедра. Если же головка сустава центрирована, говорят не о предвывихе, а о задержке развития сустава.
- Угол α больше 43⁰, угол β больше 77⁰, костная крыша скошена и слегка вогнута, лимбус короткий и деформированный головка сустава смещена – 3-й тип, подвывих бедра.
- Угол α 43⁰, угол β 77⁰, костная крыша скошена и сильно вогнута, лимбус деформированный, короткий и сдавленный, головка бедра смещена – 4-й тип, вывих бедра.
Рентгеновское исследование тазобедренных суставов, как правило, проводят у грудных детей ближе к 6 месяцам, в более ранние сроки оно не совсем достоверно, поскольку сустав в первые месяцы состоит в основном из хрящевой ткани, невидимой на рентгеновском снимке. Врач определяет наличие дисплазии, измеряя углы между элементами сустава.
Лечение
Ранняя диагностика заболевания очень важна, поскольку чем раньше начато лечение дисплазии, тем эффективнее будет результат. К примеру, обнаружение патологии сустава у ребёнка в 6 месяцев может привести к лечению, длящемуся несколько лет и не всегда приносящему полное восстановление. Именно поэтому необходимо определить наличие нарушений уже в первые два месяца жизни малыша.
Последствия невылеченной дисплазии крайне тяжелы: сильные нарушения походки, частые боли, ранняя инвалидность. Лечение патологии после года уже не будет эффективным. Раннее обнаружение проблемы и активное лечение – вот принципы борьбы с дисплазией. Только в этом случае последствия патологии вполне можно облегчить или вовсе свести к нулю.

Лечение должно быть комплексным, с использованием специальных приспособлений, обеспечивающих разведение и сгибание ножек малыша, массажа и лечебной гимнастики. Широко применяются следующие ортопедические устройства.
- стремена Павлика – приспособление, изобретённое чешским ортопедом Павликом в начале прошлого века. Изготавливается из мягкой ткани и состоит из сгибающих ножки ремешков и грудного бандажа. Обеспечивает правильное положение головки сустава во впадине, и со временем положение тазобедренного сустава корректируется. Устройство хорошо тем, что не ограничивает движений ребёнка полностью – он только не может выпрямлять и сводить ножки. В зависимости от возраста стремена Павлика надеваются по-разному, поэтому при первое надевание должен выполнять врач;
- подушка Фрейка представляет собой шину, которая укладывается между ножек ребёнка и фиксируется при помощи поясных и плечевых ремней. Ножки при этом широко разведены и согнуты в коленях. Степень разведения ножек и длительность ношения подушки Фрейка определяет только ортопед;
- шина Виленского (более известная как распорка) имеет вид металлической трубы с регулятором ширины разведения и кожаных манжет со шнуровкой. Ширину разведения регулирует врач. Носить шину нужно круглосуточно на протяжении 4–9 месяцев, снимая лишь при купании;
- шина Волкова представляет собой сложную пластиковую конструкцию из нескольких частей, напоминающую корсет. Обеспечивает полную неподвижность суставов.
На первый взгляд большинство этих приспособлений кажутся варварскими, а глядя на дискомфорт ребёнка в распорках, родители не находят себе места от жалости. Но лечение дисплазии тазобедренного сустава у детей – нелёгкий процесс. Следует набраться терпения: эти неудобства во благо, ведь при запущенных формах используют хирургические методы, после которых ребёнок вынужден проводить в гипсе до полугода. Так что шины, стремена и подушки – ещё не самая большая проблема, а ради здоровья можно и потерпеть. Последствия дисплазии тазобедренного сустава у детей приносят куда больше страданий.
Дополнительные меры
Полноценное лечение дисплазии невозможно без массажа. В комплекс массажных движений входят растирания, спиралевидные поглаживания, разминания, осторожные сгибания и разведения ножек ребёнка. Для качественного и эффективного массажа необходимо обратиться к специалисту и пройти полный курс процедур.

Лечебная гимнастика – также необходимая мера. Упражнения выполняются вместе с массажем и включают в себя сгибание и разведение ножек ребенка, сгибание и прижимание ножек к животу, вращательные движения суставами, разминание и поглаживания поверхности суставов. Гимнастика стимулирует кровообращение, улучшает подвижность суставов и нормализует тонус мышц. Лечебный эффект будет заметен только при регулярных упражнениях.
Ещё одна известная мера по лечению и профилактике дисплазии – широкое пеленание. Есть версия, что тяжёлые формы патологии в прошлом веке провоцировало тугое пеленание, когда ножки ребёнка были плотно сведены. В самом деле, риск дисплазии и её лёгкие формы могут быть скорректированы в первые недели жизни при помощи широкого пеленания. Выполняется оно просто: перед тем, как запеленать малыша, между его ножек необходимо проложить две свёрнутые пелёнки. Это обеспечит небольшое разведение ножек и нормализует положение сустава.
Профилактика
Как уже упоминалось выше, лёгкая степень дисплазии может быть исправлена уже в первые недели жизни ребёнка без дополнительных приспособлений. Поэтому желательно с рождения малыша позаботиться о правильном развитии суставов при помощи несложных профилактических мероприятий.
- Не нужно пеленать малыша, плотно сдвигая его ножки. Лучший вариант – свободное или упомянутое выше широкое пеленание.
- Носить ребёнка на руках необходимо правильно. Малыш должен прижиматься к взрослому всем телом, широко разведя ножки.
- Общеукрепляющий массаж обязателен! При этом особое внимание нужно обратить на упражнение «велосипед», при котором ноги ребёнка попеременно сгибаются и разгибаются, имитируя кручение педалей.
- Желательно укладывать малыша таким образом, чтобы его стопы свисали свободно. Это поможет расслабить мышцы бедра и избежать излишней нагрузки на суставы.
Очевидно, что дисплазия тазобедренного сустава у ребенка – не приговор. Но, к сожалению, лишь при условии, что она была вовремя замечена, а лечение было полным, упорным и всесторонним. Поэтому важно внимательно следить за развитием ребёнка, своевременно посещать специалистов и тщательно выполнять их рекомендации. И тогда первые шаги малыша станут одним из самых счастливых событий в жизни!
Рекомендуем к просмотру: Доктор Комаровский о дисплазии тазобедренного сустава у детей
mama66.ru
Дисплазия тазобедренного сустава
Симптом Ортолани (симптом соскальзывания)У детей после года одним из первых симптомов, заставляющим подумать о наличии врожденного вывиха бедра, является позднее начало ходьбы. Это чаще всего случается при двустороннем процессе, когда свои первые шаги ребенок начинает делать в 14-15 месяцев. Отмечается характерная походка: либо некоторая неустойчивость или хромота при хождении в случае одностороннего вывиха, либо переваливающаяся, утиная походка, — при двустороннем вывихе. При этом никаких болевых ощущений ребенок не испытывает. Конечность, где имеется вывих, находится в положении наружной ротации, что видно и во время сна. Имеется относительное укорочение конечности на стороне вывиха при отсутствии абсолютного укорочения.
Относительная длина конечности измеряется от передней верхней ости под-вздошной кости до медиальной лодыжки, абсолютная от большого вертела. Верхушка большого вертела располагается выше линии Розера-Нелатона, которая соединяет переднюю верхнюю ость подвздошной кости с седалищным бугром. На стороне вывиха также ограничено отведение бедра, но ротационные движения в тазобедренном суставе возможны в большем объеме, чем в норме (симптом Шассиньяка).
Важным классическим признаком сформированного вывиха является по-ложительный симптом Тренделенбурга. В норме при опоре на здоровую ногу ягодица другой стороны приподнимается; в случае же врожденного вывиха при опоре на вывихнутую ногу ягодица другой стороны опускается (независимо от того, имеется вывих на этой стороне или его нет).
Окончательный диагноз у детей старше 1 года ставится на основании данных рентгенограмм тазобедренных суставов. Снимок не только подтверждает диагноз, но и позволяет более точно судить о степени вывиха и прогнозе лечения, так как дает представление, об изменениях, наступивших в головке, шейке, впадине и ее крыше.
Методика оценки тазобедренных суставов на предмет дисплазии
Маневр Ортолани и тест Барлоу, целью которых является выявление дисплазии тазобедренных суставов, являются составляющими полного медицинского осмотра ребенка раннего возраста.
Эти тесты должны выполняться тогда, когда новорожденный расслаблен. Лучше всего, чтобы он лежал на твердой поверхности. Очень важно учитывать настроение ребенка при проведении данных тестов: если он капризничает или голоден, то это может повлиять на результат. Ему должно быть тепло и комфортно. Если мальпп беспокоен, лучше вообще отложить проведение теста.
Медицинский работник, который проводит осмотр, должен проверить бедра ребенка на предмет асимметрии, асимметричности бедренных или ягодичных складок, очевидной разницы длины конечностей, а также ограниченности движений.
Симптом Ортолани (симптом соскальзывания)
Необходимо положить средние пальцы на внешнюю поверхность бедра в место проекции головки бедренной кости. Большие пальцы находятся на внутренней поверхности бедра. Необходимо согнуть ноги ребенка в коленных и тазобедренных суставах под углом 90°. Затем ноги повернуть внутрь (привести к срединной линии) — это первая часть методики (Рис.1 А). После этого, избегая форсированных движений, бедра развернуть наружу (Рис.1 В).
Симптом Барлоу
Суть теста Барлоу заключается в том, что при приведении ножек происходит вывих головки бедренной кости из вертлужной впадины. Этот маневр сопровождается щелчком.
Тест Барлоу следует выполнять, когда ребенок лежит на спине.
Симптом Барлоу
Ножки сгибают под углом 90°, затем осторожно приводят и осуществляют нажатие на колено вдоль оси бедра. Когда головка тазобедренной кости выходит из вертлужной впадины, ощущается характерное щелканье. Это положительный симптом Барлоу (Рис.2).
При выявлении положительных симптомов Барлоу или Ортолани следует направить ребенка на консультацию к ортопеду.
Большинство выявляемых у новорожденного ребенка отклонений от нормы в развитии тазобедренных суставов (щелчки, клацанье и глухие звуки) исчезают в течение 2 недель. Поэтому рекомендуется, чтобы скрининг проводился медицинским работником (врачом), который получил соответствующую подготовку. Осмотр тазобедренных суставов на предмет дисплазии следует проводить во время каждого профилактического осмотра.
Таким образом, если при осмотре тазобедренных суставов у ребенка:
- выявлены положительные симптомы Ортолани или Барлоу — ребенок должен быть направлен на консультацию к детскому врачу ортопеду- травматологу;
- выявлено ограничение разведения ног в тазобедренных суставах, укорочение нижней конечности, асимметрия складок на бедрах или их неодинаковое количество — ребенок должен быть направлен на консультацию к детскому врачу ортопеду-травматологу;
- выявлена асимметрия складок на бедрах или их неодинаковое количество при отсутствии других вышеперечисленных симптомов — консультация ортопеда не требуется.
Как подтвердить диагноз?
Ранняя диагностика врожденного вывиха возможна при использовании метода ультразвукового исследования, позволяющего оценить состояние всех компонентов тазобедренного сустава. Основными преимуществами данного метода является его безвредность для пациента и возможность осуществлять динамическое наблюдение за развитием сустава в процессе роста ребенка и его лечения.
Значительная роль в диагностике дисплазий тазобедренного сустава у детей первого года жизни также принадлежит рентгенологическому методу исследования. Однако, интерпретация рентгенограмм новорожденных трудна, поскольку до 3—6 месяцев жизни головка бедренной кости и вертлужная впадина состоят из хряща и на снимк
medicalexclusive.com.ua
Симптомы расстройства мышления, часть первая
Выискивает, собака,
Мыслящих инако.
© Леонид Филатов
Положа руку на сердце, следует признать, что отыскивать какие-то закономерности в мыслительном процессе — дело чрезвычайно сложное и неблагодарное. Если уж одно и то же усреднённое яблоко, соприкоснувшись с головами представителей статистически достоверной подборки, может дать на выходе что угодно – от набора сложных многоэтажных синтаксических конструкций, кои не могут быть приведены в отчёте, минуя вывод о необходимости носить каску, до закона всемирного тяготения — что говорить о предпосылках, дающих в сумме такой результат! А уж нарушений, которые могут произойти в столь сложном процессе, так и вовсе легион. И всё же, некоторые общие закономерности описаны.
Рассматривая симптомы нарушения мышления, уместно будет выделить отдельно нарушения (патологию) ассоциативного процесса мышления и нарушения (патологию) суждений.
Патология ассоциативного процесса
В зависимости от того, какая часть ассоциативного процесса мышления пострадала, можно условно разделить эти нарушения следующим образом.
По темпу:
Ускорение темпа мышления, когда человек совершает обработку информации, принимает решение и генерирует идеи заметно быстрее окружающих. Очень характерно для маниакальных состояний, где это ускорение может быть выражено вплоть до «скачки идей»;
Замедление темпа мышления. Обдумывание и принятие решений затягивается, иногда настолько, что попытка беседы превращается в обоюдную пытку для её участников, а если второй собеседник будет к тому же ещё и в маниакальном состоянии (см. предыдущий абзац) — недалеко и до членовредительства.
Ментизм — непроизвольный наплыв мыслей, когда эти самые мысли вторгаются помимо воли человека в его размеренный мыслительный процесс, здорово мешают и дезорганизуют его деятельность. Как бы вам понравилось, скажем, если бы наплыв размышлений о судьбах отечества застал вас за просмотром порнофильма?
Остановка (закупорка, шперрунг) мышления — непроизвольный обрыв, остановка течения, отсутствие мысли. Думали, думали — и всё. Тупик. Обрыв. И никаких мыслей. И что ни диалог продолжить, ни дело сделать нет никакой возможности. Застыли, ждём, когда всё снова тронется.
По подвижности, живости процесса:
Детализация — в процесс мышления постоянно вовлекаются второстепенные несущественные подробности. Это как если бы вас в непринуждённом разговоре о погоде осчастливили бы классификацией облаков и среднегодовыми нормами температуры и осадков.
Обстоятельность — выраженная детализация с систематическим застреванием на деталях и побочных ассоциациях. К предыдущим деталям наверняка добавилась бы роза ветров, обсуждение испорченной экологии и координаты наиболее достойных доверия бюро прогноза.
Вязкость — ярко выраженная обстоятельность, при которой мышление становится непродуктивным, отследить изначальную мысль не представляется возможным, равно как и то, в каком направлении шёл разговор изначально — в общем, к четвёртому часу дискуссии вы, скорее всего, будете мучительно решать, кому бить морду: Гринпису, метеорологам или собеседнику.
По грамматическому строю речи:
Речевые стереотипы — штампованные обороты или использование вопроса для построения ответа; это когда в речи используются клишированные, штампованные обороты («итак, о чём я говорил….», «ну, как говорится, вернёмся к нашим баранам», «как говорил один мой знакомый — впрочем, вы его не знаете…»), а также использование вопроса для построения ответа: «Как моя фамилия? А фамилия моя слишком известная, чтобы я вам её тут называл!»
Вербигерация — бессмысленное повторение одних и тех же слов, фраз, окончаний слов или отдельных звуков;
Бессвязность – «словесная окрошка», набор отдельных слов или словосочетаний, лишённых логического и грамматического строя (не путать со стихотворением «Мама, папа, ложка, кошка»)
По целенаправленности:
Витиеватость — это когда, чтобы выразить даже простую мысль, человек прибегает к массе сравнений, выдержек из различных источников, метафор и поговорок, формул и научных терминов там, где надо было просто сказать: «иди в задницу». А теперь представьте, как будет звучать объяснение в любви.
Соскальзывание — его можно представить следующим образом. Пациент рассуждает, к примеру, о кошках. Рассуждает вполне связно и здраво. Вдруг, зацепившись за то, что некоторые из них бывают серыми, вспоминает сентенцию «в темноте все кошки серы» и далее выдаёт пространное рассуждение на тему взаимосвязи кошек, темноты, демонического начала в кошачьей душе… после чего как ни в чём не бывало возвращается к обсуждению того, какие они, в сущности, милые и пушистые создания. Почему соскальзывание? Потому что выглядит, будто пациент, идя по дорожке рассуждений, поскользнулся, опершись на незначительную, слабую, не имеющую прямого отношения к делу ассоциацию и какое-то время проехался на ней, после чего вернулся на прежнюю, проторенную дорожку.
Резонёрство — многословное мудрствование, переливание из пустого в порожнее, пространные словоизвержения на незначительную тему — без цели, без какой-либо направленности. Кто встречался с флудом в комментариях, реплик этак на двадцать-тридцать,меня поймёт.
Формализм мышления — это когда всё внимание и вся сила интеллекта брошены не на постижение сути вопроса, а на чёткое исполнение протокола и буквы устава.
Разноплановость — когда пациент может рассматривать предмет или явление с нескольких точек зрения, исходя из нескольких критериев оценки, постоянно меняя уровни обобщения , но так и не может прийти к решению, чему же в данной конкретной ситуации стоит отдать предпочтение. Так, попросив его исключить из картинок с изображением зАмка, замкА и шалаша что-то одно, вы так и не добъётесь от него ответа, поскольку он скажет, что в той или иной мере все картинки взаимосвязаны и ничего лишнего на них нет и вообще, специально, что ли, такую неразрешимую задачку подбросили?
Аморфность — нечёткое, противоречивое использование понятий. При этом речь построена синтаксически и грамматически правильно, но понять, О ЧЁМ в ней говорится, не представляется возможным, поскольку нет ни основной идеи, ни выводов — просто набор фраз, которые самому пациенту кажутся логичными. Если бы вы спросили такого пациента, как жизнь, ответ вполне мог бы быть таким: «Ну, как сказать? То есть, сказать обязательно надо. Потому что сам понимаешь, где разница между тем и этим. Нельзя ведь всё только в одну сторону. Справедливость, хоть и восторжествует, но это когда ещё мы второго такого вождя найдём — объективных условий не напасёшься. Когда верхи не могут, низы не хотят. А когда переполнится — уже поздно будет говорить. Так-то.»
Паралогическое мышление — это нарушение логики мышления, т.н. кривая логика, когда страдают либо предпосылки, либо доказательства, либо процесс установления связи между причиной и следствием (это разграничение условно). Пример? Пациент принципиально не пьёт соки. Почему? Сок-это здоровье. Здоровье — это спорт. Спорт — это много денег. Много денег — много женщин. Много женщин — это СПИД. СПИД — это смерть. Нафиг мне такое счастье?
Символическое мышление — мышление, основанное на псевдопонятиях, на символах, смысл которых понятен и доступен только самому пациенту. Так, он может говорить об особом значении того, в какой цветовой гамме сегодня оделись его сотрудники и что это может означать. Или заявлять, что для него все цифры имеют, помимо основного, ещё и дополнительное, тайное значение, благодаря которому каждая новая дата — это зашифрованное послание с руководством к действиям.
Патологический полисемантизм — это когда пациент обнаруживает в словах новый смысл, основываясь на том, сколько в них, к примеру, гласных или согласных, рифмуются ли они с тем или иным словом — скажем, с такими, как «смерть», «любовь», «измена»…
Аутистическое мышление — это мышление, мало соприкасающееся с окружающей пациента реальностью, понятное и доступное только ему, отражающее его мир, в который посторонним вход воспрещён, фантастическое и причудливое, но не лишённое собственной вычурной логики, «пир за закрытыми шторами» © Е.Блейлер. Вот пример, приведённый им же: «Пациентка Б.С. в работе Юнга о раннем слабоумии является Швейцарией, она также — Ивиков журавль; она — владелица всего мира и семиэтажной фабрики банковых ассигнаций; она также — двойной политехникум и заместительница Сократа. Все это кажется, на первый взгляд, полной бессмыслицей, и, действительно, является бессмыслицей с точки зрения логики. Но если мы присмотримся внимательнее, то мы найдем понятные связи: мысли, по существу, подчиняются аффективным потребностям, т. е. желаниям, а иногда и опасениям; пациентка является Ивиковым журавлем, потому что она хочет освободиться от чувства виновности и порочности; она Швейцария — потому что она должна быть свободна.»
Архаическое мышление — мышление, когда за основу построения берутся суждения «времён очаковских и покоренья Крыма», взгляды и стереотипы, к примеру, тех же раскольников-староверов. Или неандертальцев — тут уж как повезёт…
Персеверация (лат. perseveratio — настойчивость, упорство, от persevere — упорствую, продолжаю) — для иллюстрации есть анекдот: доктор, я всё делаю четыре раза, четыре раза, четыре раза, четыре раза, я очень устаю, очень устаю, очень устаю, очень устаю, но жена довольна, жена довольна, жена довольна, жена довольна… Это устойчивое повторение или продолжение однажды начатой деятельности, фразы, причём это повторение продолжается даже тогда, когда уместный для него контекст исчерпан. Например: «Как тебя зовут? – Лёша. Сколько тебе лет? – Лёша. Ты тормоз, что ли? – Лёша. Где ты учишься? – Лёша. А кто твои родители? – Я не тормоз…»
Разорванность — отсутствие логической связи между отдельными умозаключениями, суждениями, понятиями при формальном сохранении грамматического строя речи. Если разорванность мышления приобретает крайнюю степень выраженности — начинает страдать и грамматический строй речи. Пример: «Я считаю необходимым применение крайних географических, конституционных и нецензурных условий, чтобы всякого рода, и вида, и пола, и вероисповедания вы сами поняли кто, не могли помешать выполнению возложенной на нас великой, ужасной, но крайне приятной миссии членства в Совете Федерации»
dpmmax.livejournal.com
Основные признаки дисплазии тазобедренных суставов
Для выявления дисплазии тазобедренного сустава у новорожденных имеет большое значение методика клинического обследования. Обследование ребенка начинают с тщательного сбора анамнеза. Особое внимание следует обращать на состояние здоровья и возраст родителей, выяснить бытовые и производственные условия. Следует обратить внимание на течение беременности, особенно первой половины. Необходимо расспросить мать о течении предыдущих беременностей, наличии наследственных заболеваний и врожденных заболеваний опорно-двигательного аппарата у родственников. При зучении медицинской документации и расспросе матери следует выяснить, отмечалось ли патологическое положение плода, каково было предлежание плода (головное, ягодичное, ножное), применялись ли акушерские пособия, оперативные вмешательства. Тщательно собранный анамнез дает возможность выявить наследственную семейную патологию тазобедренных суставов и факторы, способствующие возникновению дисплазии тазобедренных суставов.
Осмотр новорожденного надо проводить при спокойном его состоянии. Следует обратить внимание на положение, размеры нижних конечностей, количество, глубину, направление, симметрию кожных складок на бедрах и ягодицах, определить состояние мышечного тонуса, проверить объем пассивных и активных движений, неврологический статус (данные осмотра невропатолога). После общего осмотра ребёнка приступают к обследованию тазобедренных суставов.
Основные признаки дисплазии тазобедренных суставов у новорожденных, выявленные Putti 1927—1937 гг. следующие: симптом соскальзывания, ограничение отведения бедер, асимметрия кожных складок на бедре и ягодицах, относительное укорочение нижней конечности на стороне поражения, наружная ротация ножки.
Выраженность и сочетание клинических симптомов дисплазии тазобедренных суставов определяются характером изменений отдельных элементов сустава и степенью его поражения. Необходимо проверять каждый из симптомов, особенно если есть данные о пороках развития опорно-двигательного аппарата и родах в тазовом положении плода. На каждом из указанных симптомов следует остановиться подробно.
Симптом соскальзывания. В литературе имеются и другие названия этого симптома: симптом щелчка, симптом неустойчивости, симптом вправления и вывихивания. Наличие этого симптома проверяют следующим образом: ребенка укладывают на спину на твёрдую поверхность, ноги его сгибают под прямым углом в тазобедренном и коленном суставе. Бедра ребенка охватывают ладонью так, чтобы большие пальцы находились на внутренней поверхности бедра, а остальные на наружной. Проверяются симптом двумя способами:
1) при отведении ног с легкой тракцией бедра по оси и надавливании на большой вертел производится вправление головки бедра во впадину. Момент перескакивания головки через недоразвитый задний край вертлужной впадины сопровождается «щелчком», который не только слышен, но ощущается пальпаторно и виден на глаз (Рис 9.а.). После вправления нога свободно отводится до горизонтальной линии (Рис. 9.6.).
Рис. 9. Определение симптома щелчка
При обратном движении осуществляется приведение бёдер легким давлением по оси бедра, происходит вывихивание головки.
Наиболее частым симптомом дисплазии тазобедренных суставов является ограничение отведения бедер. Он объясняется недоразвитием мышц и костных элементом тазобедренного сустава, с нарушением соотношений суставных поверхностей. Для выявления ограничения отведения так же, как и проверке симптома соскальзывания, ноги ребенка сгибаются до 90° в коленном и тазобедренном суставах и отводятся в стороны. При отсутствии патологии тазобедренных суставов, ноги ребенка легко отводятся до угла 80–90° (Рис. 10.а).
Рис. 10. Определение симптома ограничения бедра
При неправильном развитии тазобедренного сустава отведение ограничено от 80° и ниже (Рис. 10.6.).
Особенно нагляден этот симптом при односторонней дисплазии. Следует отметить, что, несмотря на то, что при дисплазии этот признак постоянный, он может встречаться и при других заболеваниях. Чем старше ребенок, тем больше нарастает контрактура мышц, препятствующая отведению бедер.
Относительное укорочение конечности на стороне вывиха чрезвычайно важный симптом заболевания, но он характерен у детей старше года, а у новорожденных встречается редко и только при высоких вывихах бедра (Рис. 11.а, б).
Рис. 11. Относительное укорочение конечности
Наружная ротация нижней конечности один из симптомов врожденного вывиха бедра, при подвывихах встречается редко, а при предвывихах практически не определяется. Обычно на наружную ротацию ноги, обращают внимание матери детей во сне (Рис. 12.). Следует отметить — наружная ротация может быть и при нормальных тазобедренных суставах. В ряде случаев имеющаяся вальгусная деформация стоп может создавать впечатление наружной ротации конечности.
Рис. 12 Наружная ротация конечности
Асимметрия ягодичных и бедренных кожных складок. При наличии дисплазии тазобедренных суставов в положении на спине на стороне вывиха складок больше, они удлинены и более высоко расположены. Удлиняется и становится более глубокой паховая складка. При положении ребёнка на животе так же наблюдается асимметрия кожных складок на бедре и ягодицах. (Рис. 13).
Рис. 13. Асимметрия кожных складок
Асимметрию кожных складок не следует считать достоверным признаком дисплазии, так как она встречается и при нормальных тазобедренных суставах, особенно недоношенных детей, а при двустороннем поражении теряет свою диагностическую ценность.
Симптом ротационной нестабильности тазобедренного сустава у новорождённых описан у Лашковского В.В., Мацкевича Б.П., (1996), основан на определении признаков патологии в осевой плоскости следующим образом: ребенок лежит на жесткой поверхности с согнутыми ногами в тазобедренных и коленных суставах до угла в 90°. Средний палец каждой руки располагается в проекции большого вертела, а большие пальцы — на внутренней поверхности бедра. Выполняется разведение бедер на 20–30° с каждой стороны. Одной рукой таз и бедро противоположной стороны удерживается в неподвижном состоянии, другой рукой, проводящей обследование, совершаются ротационные движения в тазобедренном суставе с одновременной умеренной нагрузкой по оси бедра. Если при внутренней ротации головка бедренной кости вывихивается, а при выполнении противоположных движений — наружной ротации и тракции по оси бедра она вправляется, симптом ротационной нестабильности считается положительным и диагностируется патология (Рис. 14.а, б.).
Рис. 14. Выявление симптома ротационной нестабильности
Ерекешов А.Е., Разумов А.А.
Врожденный вывих бедра у детей
medbe.ru
